痛み別特集 神経痛 [健康]
 神経に沿って痛みが出る症状を神経痛と呼びますが、さまざまな種類があります。神経痛について、国際医療福祉大学三田病院の福井康之副院長(脊椎脊髄センター長、整形外科部長)に聞きました。
神経に沿って痛みが出る症状を神経痛と呼びますが、さまざまな種類があります。神経痛について、国際医療福祉大学三田病院の福井康之副院長(脊椎脊髄センター長、整形外科部長)に聞きました。神経に沿った痛みの総称
神経痛とは神経に沿った痛みを伴う症状の総称で、疾患名ではありません。
この痛みは神経の障害によって生じますので、痛みの発生する場所、痛み方やその程度は障害を受ける神経により異なり、また、個人差も大きい特徴があります。
神経痛が生じた場合、まずはその痛みの原因となる病気(原因疾患)を特定することが大切ですが、特発性といって、はっきりとした原因が分からないケースもあります。
近年、高齢社会の到来により神経痛患者、特に脊椎疾患に関係する神経痛患者は増加しています。これは骨粗しょう症による圧迫骨折や、腰部脊柱管狭窄症などの加齢に伴う疾患により、脊椎の神経が圧迫されて坐骨神経痛や大腿神経痛などの障害が生じやすくなっているからです。
神経痛が疑われた時は、自身の症状について医師に正しく伝えることが大切です。「どのような時に(時間帯や特定の動作の後など)」「どの部位に」そして「どのような痛みがあるか」をできるだけ正確に伝えるように努力しましょう。
障害を受けている神経によってさまざまな神経痛がありますが、以下に主なものを示します。
上腕神経痛
首から肩、上腕を通り、症状のひどい時には手の指先までしびれや痛みを感じる神経痛です。両側に生じることもありますが、多くは左右どちらかの片側に生じます。
原因疾患としては、まず頸椎の椎間板軟骨などが加齢で変形し、神経根を圧迫することで生じる「変形性頸椎症」が挙げられます。
胸郭出口症候群では、上肢の感覚や運動をつかさどる神経(腕神経叢)が鎖骨周辺で筋肉や骨に挟まれて圧迫された結果、しびれや痛みを生じます。なで肩の女性や重いものを運ぶ労働者に多く見られます。
頸肩腕症候群では、肩甲骨から上肢にかけて慢性的な疼痛(ズキズキする痛み)を生じます。症状は神経痛に類似していますが、筋肉疲労が主体で、パソコンの使用頻度の高い人など、肩、腕、手を酷使する人によく起こります。
治療はその原因疾患によって異なりますが、まずは負担の少ない保存的治療から開始すべきで、筋力訓練、ストレッチや装具などから試すことが重要です。
近年、内視鏡手術に代表される低侵襲手術が流行ですが、安易に手術を受けることは避け、基本的に手術は最終手段と考えるべきです。
なお、非常にまれですが、肺がんなどの腫瘍が上肢の神経を圧迫して神経痛を生じる場合もあります。安静にしているにもかかわらず激しい疼痛を感じる場合や、悪性腫瘍の既往がある方は注意が必要ですので医療機関を早めに受診することが大事です。
肋間神経痛
肋骨に沿って痛みが現れる神経痛で、多くは左右どちらかに痛みが生じます。
不自然な姿勢や疲労によって、一時的に肋間神経に炎症を来して痛みが生じる場合もありますが、さまざまな病気の初発症状として肋間神経痛が生じることも多いので注意が必要です。
高齢化の進行に伴い、「脊椎圧迫骨折」による肋間神経痛が増加しています。これは骨粗しょう症で脊椎、特に胸椎が圧迫変形することにより、肋間神経が圧迫されて生じます。
中年以降の女性に多く見られ、激痛で体が一時的に動かせなくなる場合もあります。姿勢の変化で痛みが悪化することが特徴です。エックス線写真で背骨の圧迫変形を認めれば診断できますが、骨折初期には異常を認めないことも多く、早期診断にはMRI(磁気共鳴画像装置)検査が有効です。
骨粗しょう症では咳や軽微な外傷で肋骨が骨折し、肋骨のズレにより肋間神経痛が生じる場合もあります。ズレが明らかな場合はエックス線写真で確認できますが、わずかな亀裂骨折の場合は画像での確認は困難で、呼吸で痛みが増強するなどの症状で診断します。
また、背骨や肋骨にがんが転移したために肋間神経痛が生じることもあります。この場合は、安静にもかかわらず増強する持続的な痛みが特徴的です。
帯状疱疹により、肋間神経痛が生じる場合も少なくありません。帯状疱疹は水痘・帯状疱疹ウイルスによる感染症ですが、一般的に患部にピリピリした違和感や疼痛が生じた後に帯状の特徴ある発疹が生じます。
痛みが生じる時点では発疹を認めない場合が多くあります。痛みは通常2週間ぐらいで消失しますが、頑固に続き難治性となる場合もあります。発症にはストレスも関与しているといわれています。
肋間神経痛の治療は、まず消炎鎮痛薬や湿布を用いて経過を観察します。脊椎圧迫骨折の場合はコルセット、肋骨骨折の場合は胸郭バンドなどの装具が有効です。
帯状疱疹などで痛みが長引く場合は、神経ブロックの注射をすることもあります。漢方薬、鍼治療や低周波治療などが効果的な場合もありますので、医師に相談しながら、自分に合った薬や対処法を見つけましょう。
坐骨神経痛
坐骨神経は、臀部から大腿後面を通って下腿(膝から足首)に至る神経で、人体で最大の神経です。
この神経に沿って痛みを訴える症状が坐骨神経痛です。代表的な原因疾患には、「椎間板ヘルニア」と「脊柱管狭窄症」が挙げられます。
●椎間板ヘルニア
背骨を形成する「椎骨」は、前方に位置する「椎体」と後方の「椎弓」からなり、椎体と椎体の間には、軟骨組織である「椎間板」があります。
椎間板は、しばしば「あんパン」に例えられます。軟らかいあんこに当たる「髄核」が、パンに当たる「線維輪」に囲まれており、何らかの理由で髄核の一部が出っ張ったり、髄核が線維輪を破って外に出たりするのが、椎間板ヘルニアです。
髄核が外に出ると神経を圧迫するため、坐骨神経痛が出現するのです。多くの場合、座ると痛くなり、立っていると楽に感じます。
●脊柱管狭窄症
神経が通る管を「脊柱管」と呼びます。加齢に伴いこの管が変形し、中に入っている神経が圧迫されて、おしりから脚にかけて痛みが出ます。これが「脊柱管狭窄症」です。一般に、歩くと痛くなり、座ると楽になります。歩いて痛みを感じても、休むと再び歩けるようになる「間欠跛行」が特徴的です。
◇
診断では、患者さんが20~30歳代であれば椎間板ヘルニアを、50歳代以上であれば脊柱管狭窄症を疑います。エックス線写真に加え、MRIによる検査が有効です。
治療は、まず手術以外の保存的治療をするのが原則です。痛みの強い急性期は安静を保ち、その上で消炎鎮痛剤などの薬物治療の他、温熱療法(赤外線で患部を温める)、理学療法(骨盤けん引や筋力強化)を行います。
保存的治療の切り札的存在が「ブロック療法」です。これには「硬膜外ブロック」と「神経根ブロック」の2種類があります。
これらの治療を十分に行っても痛みが続く場合に、はじめて手術を検討します。
不必要な手術は極力避けるべきですが、筋力低下などの神経まひ症状が出現すると神経の回復力がなくなり、手術しても治らなくなるので、適切な時期を逃さないことが重要です。治療は、専門医によく相談しながら進めてください。
今、気を付けたい この症状 感染性胃腸炎 [健康]
 ①食事前
②トイレの後
③調理の前後の手洗いで予防を
①食事前
②トイレの後
③調理の前後の手洗いで予防を
ノロウイルスやロタウイルスに代表される「感染性胃腸炎」。冬場に多く発生するため、これからの時期は特に注意が必要です。その症状と対策についてまとめました。
嘔吐、下痢などの症状
感染性胃腸炎とは、ノロウイルス、ロタウイルス、サポウイルス、アデノウイルスなどに代表されるウイルスや、サルモネラ、腸炎ビブリオなどの細菌が原因となって、次のような症状を来す病気の総称です。
〈主な症状〉吐き気、嘔吐、下痢、発熱、腹痛など、胃腸炎の症状
〈感染経路〉人から人への感染と、汚染した食品を介して起こる食中毒に分けられます。例えば、以下のようなケースが考えられます。
・感染した人の便や嘔吐物に触れた手指を介して、ウイルスが口に入る。
・感染した人の便や嘔吐物が、乾燥して細かいちりとなって空気中に舞い、そのちりと一緒にウイルスを取り込む。
・感染した人が十分に手を洗わずに調理した食品を食べる。
・ウイルスを内臓に取り込んだカキやアサリ、シジミなどの二枚貝を、生または不十分な加熱処理のままで食べる。
感染を防ぐポイント
【手洗いの徹底】
予防のために最も大切なのは、手洗いの徹底です。特に「食事前」「トイレの後」「調理の前後」には、せっけんと流水で十分に洗ってください。
【2次感染の予防】
家族の誰かが感染した時は、その回復を図るとともに、2次感染を防ぐことが重要になります。次のことを励行しましょう。
●手洗いなどに使用するタオルは、感染者と共用しないようにするか、ペーパータオルを使用する。
●感染者が使用した食器等は、すぐに塩素系漂白剤を薄めた「0・1%消毒液」に十分浸し、消毒する。また、嘔吐後にうがいをした場所などは「0・02%消毒液」で消毒後、洗剤を使って掃除する(消毒液の作り方は右下参照)。
●汚物がついた衣類は、ビニール袋等に入れて周囲を汚染しないようにし、85度以上で1分以上熱湯消毒する。または塩素系漂白剤を薄めた「0・02%消毒液」に30~60分浸した後、他の物と分けて最後に洗濯する。
●トイレのドアノブや手すりなど、多くの人が触れる場所を消毒する時も、「0・02%消毒液」を使用する。
●嘔吐物、ふん便を処理する時は、使い捨ての手袋、マスク、エプロンを着用し、ペーパータオル等で静かに拭き取る。さらに「0・1%消毒液」で浸すように床を拭き、その後、水拭きをする。処理後は、せっけんと流水で十分に手を洗う。
【食品からの感染予防】
食品からの感染を防ぐポイントは、以下の通りです。
●加熱して食べる食材は、中心部までしっかりと加熱する。
●調理器具や調理台は消毒して、いつも清潔にする。
●まな板、包丁、食器、ふきんなどは、使用後すぐに洗う。85度以上のお湯で1分以上加熱すると効果的。
消毒液の作り方
【0・1%消毒液】
①500ミリリットルのペットボトルに、水を半分くらい入れておく
②塩素系漂白剤(濃度5%の場合)10ミリリットルを加える
③水を加えて、全体を500ミリリットルにする
④ふたをして、よく振って混ぜる
【0・02%消毒液】
①2リットルのペットボトルに水を半分くらい入れておく
②塩素系漂白剤(濃度5%の場合)10ミリリットルを加える
③水を加えて、全体を2リットルにする
④ふたをして、よく振って混ぜる
【消毒液を使用する時の注意点】
・換気を十分に行う
・ビニールの手袋などを使用する
・皮膚に付着した場合は、直ちに大量の水で十分に洗い流す
・目に入った場合は、直ちに大量の水で十分に洗い流し、医師の診察を受ける
・濃度が高いと、金属がさびたり、漂白(変色)したりする可能性があるので注意する
・金属に使用した場合は、消毒後、水で洗い流すか、拭き取る
・消毒液を入れたペットボトルは、間違って飲まないよう、保管場所に十分注意する
今、気を付けたい この症状 【インフルエンザ】 [健康]
風邪と見分ける
毎年、インフルエンザの流行は、おおよそ12月から翌年の3月まで続きます。
症状の特徴は、次の3点です。
①38度以上の高熱
②頭痛、関節痛、筋肉痛等の全身症状
③喉の痛み、咳、鼻水
一見、通常の風邪と似た症状に感じますが、①②はインフルエンザに特徴的に見られる症状です。
風邪では、発熱があっても38度くらいまでのことがほとんどで、全身症状はあまり見られません。
特に注意が必要なのは、65歳以上の高齢者と乳幼児です。
インフルエンザにかかった場合、気管支炎や肺炎などを併発したり、けいれん、意識障害などが急速に進行する脳症を起こしたりするなど、重症化しやすいためです。
心臓、腎臓、呼吸器の慢性的な病気や糖尿病などの基礎疾患を持つ人も、インフルエンザによって基礎疾患の悪化を招く場合があるため、要注意です。
治療開始は早めに
「インフルエンザにかかったかもしれない」と感じた時は、早めに医療機関を受診しましょう。
治療は、抗インフルエンザウイルス薬の投与が一般的です。発症から48時間以内に服用を開始すれば、発熱する期間を1、2日短縮する効果が期待できます。
抗インフルエンザ薬投与後、まれに、未成年者に異常行動が見られることがあります。
例えば、急に走りだす、部屋から飛び出そうとする、ウロウロと徘徊するなどの行動です。自宅では、少なくとも2日間は、できるだけ目を離さないようにしてください。
また、「休養」と「水分」を十分に取るようにしてください。
さらに、周囲にうつさないようにする配慮(咳エチケット)も大切です。外出は控え、自宅でもマスクを着用しましょう。
学校保健安全法では、インフルエンザによる出席停止期間が、「発症した後5日を経過し、かつ、解熱した後2日(幼児にあっては3日)を経過するまで」と定められています。
一般における罹患や発症後の外出に関する規定はありませんが、職場等に関しても参考にして、感染を拡大しないよう心掛けたいものです。
①流行前のワクチン接種
ワクチンの接種は、インフルエンザの流行前に受けることが勧められます。
効果が出る(体内に抗体ができる)までに約2週間かかるため、12月までに受けておくことが望ましいでしょう。
13歳未満の子どもには2回の接種が必要で、1回目と2回目の間は2~4週間空ける必要があります。
1回目を12月初旬までに接種しないと、2回目の接種が流行前に間に合わなくなります。あらかじめ、接種のスケジュールを検討しておきましょう。
ただし、接種の時期が遅くなった場合でも、一定の効果は期待できるので、受けた方がよいでしょう。
ワクチンの効果は5カ月間ほどですから、1シーズンは大丈夫です。
費用は医療機関によって異なります。健康保険は適用されませんが、自治体によって助成制度が定められていることもあるので、住んでいる市区町村や、かかっている医療機関などに確認してください。
②マスク、手洗い うがい
インフルエンザの感染は、主に咳やくしゃみの時に口から出る小さな水滴(飛沫)によって広がります。
マスクの着用などで、飛沫による感染の可能性を減らすことができます。
また外出後、帰宅時には手洗い・うがいを徹底して行ってください。これは、インフルエンザを含めた感染症予防の基本となります。
特に手洗いは、流水とせっけんでしっかりと行いましょう。アルコールによる手指の消毒も有効です。
③室内の湿度を50~60%に
空気が乾燥していると、喉の粘膜の防御機能が低下してしまいます。
室内の湿度を50~60%に保てるよう、加湿器などを上手に活用しましょう。
④休養と栄養を取る
体の抵抗力を高めるためには、「十分な休養」と「バランスの取れた栄養摂取」が必要です。
普段に増して、しっかりと休養、栄養を取ることができるよう、気を付けたいものです。
⑤人混みを避ける
インフルエンザ流行中の外出では、必要な場合を除き、人混みを避けたいものです。
特に、高齢者や基礎疾患のある人は注意してください。避けられない場合も、マスクの着用や短時間の外出にとどめるなどの工夫をしましょう。


毎年、インフルエンザの流行は、おおよそ12月から翌年の3月まで続きます。
症状の特徴は、次の3点です。
①38度以上の高熱
②頭痛、関節痛、筋肉痛等の全身症状
③喉の痛み、咳、鼻水
一見、通常の風邪と似た症状に感じますが、①②はインフルエンザに特徴的に見られる症状です。
風邪では、発熱があっても38度くらいまでのことがほとんどで、全身症状はあまり見られません。
特に注意が必要なのは、65歳以上の高齢者と乳幼児です。
インフルエンザにかかった場合、気管支炎や肺炎などを併発したり、けいれん、意識障害などが急速に進行する脳症を起こしたりするなど、重症化しやすいためです。
心臓、腎臓、呼吸器の慢性的な病気や糖尿病などの基礎疾患を持つ人も、インフルエンザによって基礎疾患の悪化を招く場合があるため、要注意です。
治療開始は早めに
「インフルエンザにかかったかもしれない」と感じた時は、早めに医療機関を受診しましょう。
治療は、抗インフルエンザウイルス薬の投与が一般的です。発症から48時間以内に服用を開始すれば、発熱する期間を1、2日短縮する効果が期待できます。
抗インフルエンザ薬投与後、まれに、未成年者に異常行動が見られることがあります。
例えば、急に走りだす、部屋から飛び出そうとする、ウロウロと徘徊するなどの行動です。自宅では、少なくとも2日間は、できるだけ目を離さないようにしてください。
また、「休養」と「水分」を十分に取るようにしてください。
さらに、周囲にうつさないようにする配慮(咳エチケット)も大切です。外出は控え、自宅でもマスクを着用しましょう。
学校保健安全法では、インフルエンザによる出席停止期間が、「発症した後5日を経過し、かつ、解熱した後2日(幼児にあっては3日)を経過するまで」と定められています。
一般における罹患や発症後の外出に関する規定はありませんが、職場等に関しても参考にして、感染を拡大しないよう心掛けたいものです。

①流行前のワクチン接種
ワクチンの接種は、インフルエンザの流行前に受けることが勧められます。
効果が出る(体内に抗体ができる)までに約2週間かかるため、12月までに受けておくことが望ましいでしょう。
13歳未満の子どもには2回の接種が必要で、1回目と2回目の間は2~4週間空ける必要があります。
1回目を12月初旬までに接種しないと、2回目の接種が流行前に間に合わなくなります。あらかじめ、接種のスケジュールを検討しておきましょう。
ただし、接種の時期が遅くなった場合でも、一定の効果は期待できるので、受けた方がよいでしょう。
ワクチンの効果は5カ月間ほどですから、1シーズンは大丈夫です。
費用は医療機関によって異なります。健康保険は適用されませんが、自治体によって助成制度が定められていることもあるので、住んでいる市区町村や、かかっている医療機関などに確認してください。
②マスク、手洗い うがい
インフルエンザの感染は、主に咳やくしゃみの時に口から出る小さな水滴(飛沫)によって広がります。
マスクの着用などで、飛沫による感染の可能性を減らすことができます。
また外出後、帰宅時には手洗い・うがいを徹底して行ってください。これは、インフルエンザを含めた感染症予防の基本となります。
特に手洗いは、流水とせっけんでしっかりと行いましょう。アルコールによる手指の消毒も有効です。
③室内の湿度を50~60%に
空気が乾燥していると、喉の粘膜の防御機能が低下してしまいます。
室内の湿度を50~60%に保てるよう、加湿器などを上手に活用しましょう。
④休養と栄養を取る
体の抵抗力を高めるためには、「十分な休養」と「バランスの取れた栄養摂取」が必要です。
普段に増して、しっかりと休養、栄養を取ることができるよう、気を付けたいものです。
⑤人混みを避ける
インフルエンザ流行中の外出では、必要な場合を除き、人混みを避けたいものです。
特に、高齢者や基礎疾患のある人は注意してください。避けられない場合も、マスクの着用や短時間の外出にとどめるなどの工夫をしましょう。
進歩する視力屈折矯正手術 [健康]
長所・短所を理解し眼科専門医を受診

レーシックをはじめとする、視力矯正の手術は、期待が高い一方で、トラブルもあるようです。視力屈折矯正手術の基本と注意点について、新宿近視クリニック(東京都新宿区)の苅谷麻呂理事長に聞きました。
ピントを合わせる
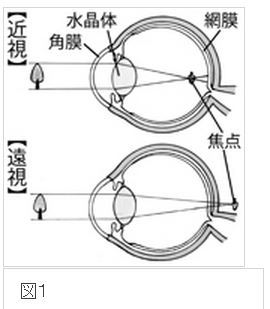 眼では、「角膜」が光を屈折させ、続いて「水晶体」が屈折率を調節し、網膜にピントが合うようにします。
眼では、「角膜」が光を屈折させ、続いて「水晶体」が屈折率を調節し、網膜にピントが合うようにします。
ピントを合わせることができず、焦点が網膜よりも手前に結ばれてしまう屈折異常が、近視です。反対に、焦点が網膜よりも後ろにいってしまう屈折異常が遠視です(図1参照)。
焦点が2カ所以上に分かれる状態が乱視で、これは主に、角膜が均一のカーブになっていない場合に起こります。
視力矯正のための眼鏡やコンタクトレンズは、角膜の屈折力を調整し、ピントを合わせるために用いられているのです。
そして、眼鏡やコンタクトレンズの使用に不便を感じる方や、取り組んでいる仕事やスポーツ・美容上の関係などで使用が望ましくないと思われる方には、レーシックに代表される視力屈折矯正手術という選択肢もあります。
特に、若い世代の人や白内障のない人を中心に勧められますが、最近では手術法や機械の種類も増え、それぞれに特性があります。患者さんの眼の状態や要望に合わせて、一番よい方法を選択することが重要です。
次に、視力屈折矯正手術の種類とその特徴を記します。
レーシック
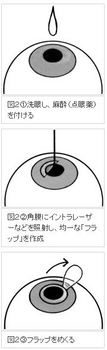 「レーシック」は、角膜の中央部分をエキシマレーザー光線で削り、角膜のカーブを変えることで屈折異常を矯正する方法の一つです。
「レーシック」は、角膜の中央部分をエキシマレーザー光線で削り、角膜のカーブを変えることで屈折異常を矯正する方法の一つです。
レーシックで矯正できる度数には限度があるので、強度の近視や乱視の矯正には不向きです。
費用は、使用する機械や術式、医療機関によって、大きく異なります。
当クリニックでも、7万円台で行える方法から、30万円くらい必要となるものまであります(ともに両眼の料金)。
おおむね、図2のように進めます。また、主な長所と短所を列記します。
●長所
・近視、乱視の矯正に優れている
・見え方の質が向上する
・症例数が多く、安心感がある
・多様な種類があり、手術代金が安いものもある
●短所(以下のことが起こる可能性がある)
・結膜下出血(白目部分の出血)
・近視の戻り=多くは再手術で補正できるが、角膜の厚みや矯正度数の関係により、再手術できないこともある
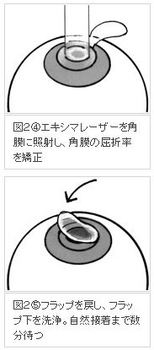 ・ドライアイ=発生や悪化が起こり得る。ただし、徐々に回復する
・ドライアイ=発生や悪化が起こり得る。ただし、徐々に回復する
・ハロ・グレア現象=夜間の光がまぶしく、にじんだように見える状態になる
・眼圧測定や白内障手術への影響=角膜が薄くなるので、眼圧測定値が正常より低く出る。そのため緑内障の診断には、眼圧測定以外にも視野の検査が重要になる。また、将来の白内障手術の際、眼内レンズの度数の計算式が通常と異なってくる。こうした際は、レーシックを受けた旨を必ず医師に申し出る
・ごくまれに、角膜の感染症や炎症が起こる
リレックス
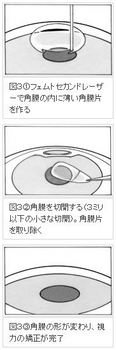
「フェムトセカンド」というレーザーで角膜のカーブを変え、視力を回復させる方法です。4年ほど前に登場し、あっという間に世界中で行われるようになりました。
費用は医療機関によって異なりますが、両眼30万円程度です。図3のように進めます。
●長所
・近視、乱視の矯正に優れている
・フラップを作成しないので、格闘技やスポーツなど、激しい動きに強い
・術後のドライアイ、近視の戻り、ハロ・グレア現象、炎症が少ない
●短所
・手術代金がやや高い
・遠視、不正乱視(角膜表面のゆがみによるもので、通常の乱視とは異なる)の治療はできない
・近視、乱視の度数によっては、レーシックの方が向いている場合がある
注意点など
手術時間は、レーシック、リレックスともに10分程度で、日帰りで行います。
18歳未満の方は、術後に近視が進行する可能性があるため、手術を受けることができません。
なお、老眼治療に適したレーシックやリレックスを行う医療機関もあります。
手術には、必ずリスクが伴います。その長所と短所を十分に理解し、眼科専門医の診察および手術を受けることが勧められます。
眼科専門医とは、日本眼科学会、日本眼科医会の会員であり、臨床研修を修了し、認定を受けた医師です。日本眼科学会の専門医は、同会のホームページで確認することができます。
手術前後の検査等を含んだ全ての費用は、健康保険が適用されないため、自費診療となります。検討する際には、費用に術後の検査や薬剤などが含まれているか、どのくらいの期間の補償があるかなどを確認しましょう。
生命保険や医療保険によっては、これらの手術費用が支払われる可能性もあるので、検討する時には確認した方がよいでしょう。
その他の方法
患者さんの眼の状態が、レーシック、リレックスの適応とならない場合でも、視力矯正の方法はあります。以下に、二つの治療法を記します。
〈フェイキックIOL〉
眼の中に、眼内レンズを挿入することで屈折力を変え、近視・乱視・遠視を矯正する方法です。
この眼内レンズは、白内障手術で使用する際の眼内レンズと同じ材質で、ソフトコンタクトレンズのように柔らかいものです。眼の中に、交換不要のコンタクトレンズを入れると考えてよいでしょう。
見え方の質が非常に高く、近視の戻りがないのが特徴です。
現在は、虹彩の後ろに入れるレンズが主流です
〈オルソケラトロジー〉
特殊なデザインのコンタクトレンズを装用することで、角膜の形状を一時的に変化させ、近視や乱視を矯正する方法です。
寝ている間にレンズを装用し、起きている間は裸眼で生活できます。
また、学童期の子どもが装用することで、近視の進行を抑制する効果があることも分かってきました。使用については、主治医とよく相談の上、進めてください。
子宮頸がんHPVヒトパピローマウイルス(おりもの)検査セット

レーシックをはじめとする、視力矯正の手術は、期待が高い一方で、トラブルもあるようです。視力屈折矯正手術の基本と注意点について、新宿近視クリニック(東京都新宿区)の苅谷麻呂理事長に聞きました。
ピントを合わせる
ピントを合わせることができず、焦点が網膜よりも手前に結ばれてしまう屈折異常が、近視です。反対に、焦点が網膜よりも後ろにいってしまう屈折異常が遠視です(図1参照)。
焦点が2カ所以上に分かれる状態が乱視で、これは主に、角膜が均一のカーブになっていない場合に起こります。
視力矯正のための眼鏡やコンタクトレンズは、角膜の屈折力を調整し、ピントを合わせるために用いられているのです。
そして、眼鏡やコンタクトレンズの使用に不便を感じる方や、取り組んでいる仕事やスポーツ・美容上の関係などで使用が望ましくないと思われる方には、レーシックに代表される視力屈折矯正手術という選択肢もあります。
特に、若い世代の人や白内障のない人を中心に勧められますが、最近では手術法や機械の種類も増え、それぞれに特性があります。患者さんの眼の状態や要望に合わせて、一番よい方法を選択することが重要です。
次に、視力屈折矯正手術の種類とその特徴を記します。
レーシック
レーシックで矯正できる度数には限度があるので、強度の近視や乱視の矯正には不向きです。
費用は、使用する機械や術式、医療機関によって、大きく異なります。
当クリニックでも、7万円台で行える方法から、30万円くらい必要となるものまであります(ともに両眼の料金)。
おおむね、図2のように進めます。また、主な長所と短所を列記します。
●長所
・近視、乱視の矯正に優れている
・見え方の質が向上する
・症例数が多く、安心感がある
・多様な種類があり、手術代金が安いものもある
●短所(以下のことが起こる可能性がある)
・結膜下出血(白目部分の出血)
・近視の戻り=多くは再手術で補正できるが、角膜の厚みや矯正度数の関係により、再手術できないこともある
・ハロ・グレア現象=夜間の光がまぶしく、にじんだように見える状態になる
・眼圧測定や白内障手術への影響=角膜が薄くなるので、眼圧測定値が正常より低く出る。そのため緑内障の診断には、眼圧測定以外にも視野の検査が重要になる。また、将来の白内障手術の際、眼内レンズの度数の計算式が通常と異なってくる。こうした際は、レーシックを受けた旨を必ず医師に申し出る
・ごくまれに、角膜の感染症や炎症が起こる
リレックス
「フェムトセカンド」というレーザーで角膜のカーブを変え、視力を回復させる方法です。4年ほど前に登場し、あっという間に世界中で行われるようになりました。
費用は医療機関によって異なりますが、両眼30万円程度です。図3のように進めます。
●長所
・近視、乱視の矯正に優れている
・フラップを作成しないので、格闘技やスポーツなど、激しい動きに強い
・術後のドライアイ、近視の戻り、ハロ・グレア現象、炎症が少ない
●短所
・手術代金がやや高い
・遠視、不正乱視(角膜表面のゆがみによるもので、通常の乱視とは異なる)の治療はできない
・近視、乱視の度数によっては、レーシックの方が向いている場合がある
注意点など
手術時間は、レーシック、リレックスともに10分程度で、日帰りで行います。
18歳未満の方は、術後に近視が進行する可能性があるため、手術を受けることができません。
なお、老眼治療に適したレーシックやリレックスを行う医療機関もあります。
手術には、必ずリスクが伴います。その長所と短所を十分に理解し、眼科専門医の診察および手術を受けることが勧められます。
眼科専門医とは、日本眼科学会、日本眼科医会の会員であり、臨床研修を修了し、認定を受けた医師です。日本眼科学会の専門医は、同会のホームページで確認することができます。
手術前後の検査等を含んだ全ての費用は、健康保険が適用されないため、自費診療となります。検討する際には、費用に術後の検査や薬剤などが含まれているか、どのくらいの期間の補償があるかなどを確認しましょう。
生命保険や医療保険によっては、これらの手術費用が支払われる可能性もあるので、検討する時には確認した方がよいでしょう。
その他の方法
患者さんの眼の状態が、レーシック、リレックスの適応とならない場合でも、視力矯正の方法はあります。以下に、二つの治療法を記します。
〈フェイキックIOL〉
眼の中に、眼内レンズを挿入することで屈折力を変え、近視・乱視・遠視を矯正する方法です。
この眼内レンズは、白内障手術で使用する際の眼内レンズと同じ材質で、ソフトコンタクトレンズのように柔らかいものです。眼の中に、交換不要のコンタクトレンズを入れると考えてよいでしょう。
見え方の質が非常に高く、近視の戻りがないのが特徴です。
現在は、虹彩の後ろに入れるレンズが主流です
〈オルソケラトロジー〉
特殊なデザインのコンタクトレンズを装用することで、角膜の形状を一時的に変化させ、近視や乱視を矯正する方法です。
寝ている間にレンズを装用し、起きている間は裸眼で生活できます。
また、学童期の子どもが装用することで、近視の進行を抑制する効果があることも分かってきました。使用については、主治医とよく相談の上、進めてください。
子宮頸がんHPVヒトパピローマウイルス(おりもの)検査セット
生活習慣病の基本を確認 [健康]
治療は食事、運動、薬物療法で
長年の生活習慣の積み重ねによって起こる「生活習慣病」は、いずれも誰もが気を付けなければならない病気です。今回は、代表的な生活習慣病の概要と、それらにまつわるキーワードについて確認します。
生活習慣病・糖尿病検査

深刻な病気につながる
さまざまな生活習慣病に共通することは、すぐには自覚症状が出ないため、放置しがちな点です。そして狭心症や心筋梗塞、脳卒中などの深刻な病気につながる可能性があることです。
治療は通常、食事療法、運動療法、薬物療法などで進めます。また、基本的に禁煙も推奨されます。
個別の病気について見てみましょう。
生活習慣病・糖尿病検査

糖尿病
どんな病気?
血糖値の高い状態が続き、全身のさまざまな臓器に障害が起こる病気です。血糖値をコントロールする(下げる)インスリンの量や作用が足りなくなり、血糖の上昇を抑えられなくなることによって起こります。
糖尿病にはさまざまな合併症がありますが、中でも糖尿病性の「神経障害」「網膜症」「腎症」が三大合併症と呼ばれています。
神経障害はしびれや感覚の鈍りなどの知覚異常に始まり、進行すると運動神経や自律神経も障害されます。
網膜症では眼底の血管が変形したり詰まったりします。さらに眼底出血や網膜はく離を起こして視力が低下し、悪化すると失明に至ります。
腎症では腎臓が障害されてタンパク尿が出るようになり、だんだんと腎機能が低下して血液のろ過ができなくなり、最終的には人工透析が必要になります。
キーワード
☆血糖値=「血糖」は血液中に含まれるブドウ糖のこと。血液中に含まれているブドウ糖の量を表すのが「血糖値」です。
☆インスリン=膵臓から分泌されるホルモンで、血糖値をコントロールする働きがあります。
診断基準
①糖負荷試験(75グラムのブドウ糖を経口摂取)で2時間後の血糖値が200㎎/dL以上
②空腹時血糖値126㎎/dL以上
③随時血糖値200㎎/dL以上
右記の3点のうちの一つ以上に該当し、HbA1c(グリコヘモグロビン)の値が6・5%以上〈国際標準値〉であれば、糖尿病と診断されます。
生活習慣病・糖尿病検査

高血圧
どんな病気?
血圧が高い状態が続き、動脈硬化などの原因となる病気です。収縮期血圧(いわゆる「上」の値)と拡張期血圧(同「下」の値)、どちらが高くても高血圧になります。
キーワード
☆血圧=血液の圧力によって血管壁が押される力のこと。心臓から送り出される血液の量と、血管の硬さによって決まります。
☆動脈硬化=動脈は、心臓から全身へ血液を運ぶ血管。その動脈が硬くなったり、狭くなったりして血液の流れが悪くなっている状態が動脈硬化です。
診断基準
●医療機関で測った場合=上が140㎜Hg以上、または下が90㎜Hg以上(どちらか一方が当てはまれば高血圧)
●家庭で測った場合=上が135㎜Hg以上、または下が85㎜Hg以上(同)
「正常血圧」は、医療機関で=上が130㎜Hg未満かつ下が85㎜Hg未満、家庭で=上が125㎜Hg未満かつ下が80㎜Hg未満です。
正常血圧と高血圧の間は「正常高値血圧」と呼ばれ、注意すべき状態です。ただし、75歳以上の人は少し高めでも大丈夫でしょう。
対策
心配のある方や医師の指示を受けた方は、家庭で定期的に血圧を測りましょう。朝と夜、できるだけいつも同じ時刻に測定し、結果をノートなどに記録しておきます。
また、食塩を取り過ぎると血圧が上がることが分かっています。食塩の量を減らした食生活を中心に、運動療法、薬物療法などで、血圧を目標の範囲内に調整し続けることが重要です。
生活習慣病・糖尿病検査

脂質異常症
どんな病気?
血液中の悪玉コレステロールや中性脂肪が多過ぎたり、善玉コレステロールが少なかったりする状態です。
従来は「高脂血症」と呼ばれてきましたが、善玉コレステロールが低い場合をそう呼ぶのは適当でないことなどから、2007年に「脂質異常症」へ変更されました。
現在、日本人の30歳以上の3分の1が脂質異常症といわれています。
さまざまな原因が関与していることが多いので、医師、管理栄養士らと共に、自分に合った対策や治療方針を立てることが大切です。
キーワード
☆LDLコレステロール=いわゆる悪玉コレステロール
☆トリグリセライド=中性脂肪
☆HDLコレステロール=いわゆる善玉コレステロール
診断基準
次の三つのうち一つでも当てはまると、脂質異常症と診断されます(いずれも空腹時の採血)。
・LDLコレステロールが140㎎/dL以上
・トリグリセライドが150㎎/dL以上
・HDLコレステロールが40㎎/dL未満
生活習慣病・糖尿病検査

メタボリック症候群
どんな病気?
おなか周りに脂肪がたまった「内臓脂肪型肥満」によって、高血圧や高血糖、脂質異常症が重なった状態のことです。
内臓脂肪型肥満の人は、血圧、血糖、脂質値などの異常を来しやすく、高血圧、糖尿病、脂質異常症などの生活習慣病が重なりやすいことが分かっています。
現在、日本では、男性の20~25%、女性の5~10%くらいが該当するといわれています。
キーワード
☆脂肪=人間の体内に存在する脂肪には中性脂肪、脂肪酸、コレステロール、リン脂質の4種類があります。「体脂肪」というと、その全てを指します。
体脂肪の9割近くが中性脂肪で、その中性脂肪が皮膚の下についたものが「皮下脂肪」、内臓の周りについたものが「内臓脂肪」と呼ばれます。
診断基準
次の両方に当てはまる場合、メタボリック症候群と診断されます。
①へその位置でのウエストサイズ
・男性=85センチ以上
・女性=90センチ以上
②以下のうち、二つ以上に該当する
・収縮期血圧130㎜Hg以上(かつ、または)拡張期血圧85㎜Hg以上
・空腹時血糖値110㎎/dL以上
・トリグリセライド値150㎎/dL以上(かつ、または)HDLコレステロール値40㎎/dL未満
生活習慣病・糖尿病検査


長年の生活習慣の積み重ねによって起こる「生活習慣病」は、いずれも誰もが気を付けなければならない病気です。今回は、代表的な生活習慣病の概要と、それらにまつわるキーワードについて確認します。
生活習慣病・糖尿病検査
深刻な病気につながる
さまざまな生活習慣病に共通することは、すぐには自覚症状が出ないため、放置しがちな点です。そして狭心症や心筋梗塞、脳卒中などの深刻な病気につながる可能性があることです。
治療は通常、食事療法、運動療法、薬物療法などで進めます。また、基本的に禁煙も推奨されます。
個別の病気について見てみましょう。
生活習慣病・糖尿病検査
糖尿病
どんな病気?
血糖値の高い状態が続き、全身のさまざまな臓器に障害が起こる病気です。血糖値をコントロールする(下げる)インスリンの量や作用が足りなくなり、血糖の上昇を抑えられなくなることによって起こります。
糖尿病にはさまざまな合併症がありますが、中でも糖尿病性の「神経障害」「網膜症」「腎症」が三大合併症と呼ばれています。
神経障害はしびれや感覚の鈍りなどの知覚異常に始まり、進行すると運動神経や自律神経も障害されます。
網膜症では眼底の血管が変形したり詰まったりします。さらに眼底出血や網膜はく離を起こして視力が低下し、悪化すると失明に至ります。
腎症では腎臓が障害されてタンパク尿が出るようになり、だんだんと腎機能が低下して血液のろ過ができなくなり、最終的には人工透析が必要になります。
キーワード
☆血糖値=「血糖」は血液中に含まれるブドウ糖のこと。血液中に含まれているブドウ糖の量を表すのが「血糖値」です。
☆インスリン=膵臓から分泌されるホルモンで、血糖値をコントロールする働きがあります。
診断基準
①糖負荷試験(75グラムのブドウ糖を経口摂取)で2時間後の血糖値が200㎎/dL以上
②空腹時血糖値126㎎/dL以上
③随時血糖値200㎎/dL以上
右記の3点のうちの一つ以上に該当し、HbA1c(グリコヘモグロビン)の値が6・5%以上〈国際標準値〉であれば、糖尿病と診断されます。
生活習慣病・糖尿病検査
高血圧
どんな病気?
血圧が高い状態が続き、動脈硬化などの原因となる病気です。収縮期血圧(いわゆる「上」の値)と拡張期血圧(同「下」の値)、どちらが高くても高血圧になります。
キーワード
☆血圧=血液の圧力によって血管壁が押される力のこと。心臓から送り出される血液の量と、血管の硬さによって決まります。
☆動脈硬化=動脈は、心臓から全身へ血液を運ぶ血管。その動脈が硬くなったり、狭くなったりして血液の流れが悪くなっている状態が動脈硬化です。
診断基準
●医療機関で測った場合=上が140㎜Hg以上、または下が90㎜Hg以上(どちらか一方が当てはまれば高血圧)
●家庭で測った場合=上が135㎜Hg以上、または下が85㎜Hg以上(同)
「正常血圧」は、医療機関で=上が130㎜Hg未満かつ下が85㎜Hg未満、家庭で=上が125㎜Hg未満かつ下が80㎜Hg未満です。
正常血圧と高血圧の間は「正常高値血圧」と呼ばれ、注意すべき状態です。ただし、75歳以上の人は少し高めでも大丈夫でしょう。
対策
心配のある方や医師の指示を受けた方は、家庭で定期的に血圧を測りましょう。朝と夜、できるだけいつも同じ時刻に測定し、結果をノートなどに記録しておきます。
また、食塩を取り過ぎると血圧が上がることが分かっています。食塩の量を減らした食生活を中心に、運動療法、薬物療法などで、血圧を目標の範囲内に調整し続けることが重要です。
生活習慣病・糖尿病検査
脂質異常症
どんな病気?
血液中の悪玉コレステロールや中性脂肪が多過ぎたり、善玉コレステロールが少なかったりする状態です。
従来は「高脂血症」と呼ばれてきましたが、善玉コレステロールが低い場合をそう呼ぶのは適当でないことなどから、2007年に「脂質異常症」へ変更されました。
現在、日本人の30歳以上の3分の1が脂質異常症といわれています。
さまざまな原因が関与していることが多いので、医師、管理栄養士らと共に、自分に合った対策や治療方針を立てることが大切です。
キーワード
☆LDLコレステロール=いわゆる悪玉コレステロール
☆トリグリセライド=中性脂肪
☆HDLコレステロール=いわゆる善玉コレステロール
診断基準
次の三つのうち一つでも当てはまると、脂質異常症と診断されます(いずれも空腹時の採血)。
・LDLコレステロールが140㎎/dL以上
・トリグリセライドが150㎎/dL以上
・HDLコレステロールが40㎎/dL未満
生活習慣病・糖尿病検査
メタボリック症候群
どんな病気?
おなか周りに脂肪がたまった「内臓脂肪型肥満」によって、高血圧や高血糖、脂質異常症が重なった状態のことです。
内臓脂肪型肥満の人は、血圧、血糖、脂質値などの異常を来しやすく、高血圧、糖尿病、脂質異常症などの生活習慣病が重なりやすいことが分かっています。
現在、日本では、男性の20~25%、女性の5~10%くらいが該当するといわれています。
キーワード
☆脂肪=人間の体内に存在する脂肪には中性脂肪、脂肪酸、コレステロール、リン脂質の4種類があります。「体脂肪」というと、その全てを指します。
体脂肪の9割近くが中性脂肪で、その中性脂肪が皮膚の下についたものが「皮下脂肪」、内臓の周りについたものが「内臓脂肪」と呼ばれます。
診断基準
次の両方に当てはまる場合、メタボリック症候群と診断されます。
①へその位置でのウエストサイズ
・男性=85センチ以上
・女性=90センチ以上
②以下のうち、二つ以上に該当する
・収縮期血圧130㎜Hg以上(かつ、または)拡張期血圧85㎜Hg以上
・空腹時血糖値110㎎/dL以上
・トリグリセライド値150㎎/dL以上(かつ、または)HDLコレステロール値40㎎/dL未満
生活習慣病・糖尿病検査
ネフローゼ症候群 [健康]
尿に大量のタンパク質
→血液中のタンパク質が減少
→むくみ、高脂血症などの症状

ネフローゼ症候群は、タンパク尿が出ることにより症状が現れる腎臓の病気で、その原因やタイプにはさまざまなものがあります。ネフローゼ症候群について、東京都立小児総合医療センター(東京都府中市)の本田雅敬院長に聞きました。
7~8割の人が再発
ネフローゼ症候群とは、尿の中にタンパク質が大量に出てしまうことによって、血液中のタンパク質が減少する症状の総称です。全身のむくみや高脂血症(血液中の脂質の上昇)を伴うのが一般的です。
まぶたや顔全体、手足などの急なむくみのために受診して病気が分かるケースが多いようです。学校などの検尿がきっかけで判明する場合もあります。
発症する年齢は、小児では2~6歳が多いのですが、他の年齢や大人でも見られます。女性よりも、男性に多く見られます。
再発が多いのがこの病気の特徴で、7~8割の人に起こるといわれています。また、そのうちの約半数では、頻回(6カ月に2回以上)の再発が見られます。再発を繰り返す人は、必ず腎臓専門医による治療を受けてください。
2000年くらいまでは、子どもが発症した場合、大人になるまでに9割くらいの人が自然に治っていったように思います。しかし最近は、大人になっても再発を繰り返す確率が高くなっている印象があります。
ネフローゼ症候群は、「小児慢性特定疾患」に指定されているため、未成年では、治療費はあまり掛かりません(入院費無料、外来は収入によって異なります)。
しかし20歳以降は通常の治療費が掛かるようになるので、注意が必要です(東京都では難病に指定されているため、払う費用は少なくて済みます)。
郵送でできる検査

自身で検査し早期発見
残念ながら、現状では完治に至る治療法はありません。しかし、寛解(症状が治まった状態)を達成できる可能性はあります。
長期間、寛解状態を保てる場合も多く、その間は、基本的に通常の生活を送ることが可能です。タンパク質を多めに取らなければ等と気にする必要もありません。
ただし市販の尿検査薬で、できれば毎朝、少なくとも週に1回程度、自身で検査を行いましょう。タンパク尿を認めた場合、早めに病院へ行くようにすれば、再発の早期発見につながります。早期に治療すれば、多くは症状もなく、入院も必要ありません。
再発すると、「寛解状態では一般と同じ生活をして、再発した時にまた治療する」ということを何度か繰り返すことになりますが、病気と上手に付き合っていくことができる、と前向きに捉えていただくことを願っています。
この病気は、原因が不明の「特発性」と、他の病気によって引き起こされる「続発性」の二つに大別されます。それぞれについて見てみましょう。
特発性
小児では、ほとんどが「微小変化型」と呼ばれるタイプで、通常、治療にはステロイド薬による薬物療法が用いられます。むくみがひどい時は、入院して塩分の摂取を制限することもあります。
ステロイド薬は非常に効果が高く、たいていの場合5~7日で症状が治まります。しかし薬をやめると、約7割の患者さんで再発が見られます。
投与を繰り返すと、副作用も心配されます。肥満や血圧上昇、血糖値上昇、骨粗しょう症などがありますが、子どもでは特に成長障害が問題になります。
これらの副作用を最小限に抑えるため、次のような工夫をすることがあります。
・子どもの場合=短期間で一気に使用して、再発した場合はあらためて治療する。
・成人の場合=毎日使用し、少しずつ量を減らしていく。
◇
特発性の1割程度は、ステロイド薬の効かない「ステロイド抵抗性」です。治療の効果が無いと、やがて腎不全へと進行することが分かっています。
この場合の治療には、免疫抑制剤を使用します。投与時には、体全体の免疫力が低下するため、体調の管理に気を配る必要があります。
なお、「ステロイド抵抗性」の寛解後に再発した場合、今度はステロイドの効果が出ることが多くあります。
◇
初期にはステロイド薬が効果を発揮したものの、再発が多くなってしまったケース(頻回再発型、ステロイド依存型)では、ステロイド薬と免疫抑制剤を併用します。
続発性
続発性ネフローゼ症候群の場合、原疾患に対する治療を優先させることになります。
ネフローゼ症候群を引き起こす原疾患には、さまざまなものがあります。以下に、代表的なものを列記します。
・糖尿病性腎症
・アミロイドーシス (異常タンパク質がさまざまな臓器に沈着する病気)
・紫斑病性腎炎
・膠原病(ループス腎炎等)
・IgA腎症
・ウイルス性肝炎(B型、C型)
郵送でできる検査

ネフローゼ症候群は、タンパク尿が出ることにより症状が現れる腎臓の病気で、その原因やタイプにはさまざまなものがあります。ネフローゼ症候群について、東京都立小児総合医療センター(東京都府中市)の本田雅敬院長に聞きました。
7~8割の人が再発
ネフローゼ症候群とは、尿の中にタンパク質が大量に出てしまうことによって、血液中のタンパク質が減少する症状の総称です。全身のむくみや高脂血症(血液中の脂質の上昇)を伴うのが一般的です。
まぶたや顔全体、手足などの急なむくみのために受診して病気が分かるケースが多いようです。学校などの検尿がきっかけで判明する場合もあります。
発症する年齢は、小児では2~6歳が多いのですが、他の年齢や大人でも見られます。女性よりも、男性に多く見られます。
再発が多いのがこの病気の特徴で、7~8割の人に起こるといわれています。また、そのうちの約半数では、頻回(6カ月に2回以上)の再発が見られます。再発を繰り返す人は、必ず腎臓専門医による治療を受けてください。
2000年くらいまでは、子どもが発症した場合、大人になるまでに9割くらいの人が自然に治っていったように思います。しかし最近は、大人になっても再発を繰り返す確率が高くなっている印象があります。
ネフローゼ症候群は、「小児慢性特定疾患」に指定されているため、未成年では、治療費はあまり掛かりません(入院費無料、外来は収入によって異なります)。
しかし20歳以降は通常の治療費が掛かるようになるので、注意が必要です(東京都では難病に指定されているため、払う費用は少なくて済みます)。
郵送でできる検査
自身で検査し早期発見
残念ながら、現状では完治に至る治療法はありません。しかし、寛解(症状が治まった状態)を達成できる可能性はあります。
長期間、寛解状態を保てる場合も多く、その間は、基本的に通常の生活を送ることが可能です。タンパク質を多めに取らなければ等と気にする必要もありません。
ただし市販の尿検査薬で、できれば毎朝、少なくとも週に1回程度、自身で検査を行いましょう。タンパク尿を認めた場合、早めに病院へ行くようにすれば、再発の早期発見につながります。早期に治療すれば、多くは症状もなく、入院も必要ありません。
再発すると、「寛解状態では一般と同じ生活をして、再発した時にまた治療する」ということを何度か繰り返すことになりますが、病気と上手に付き合っていくことができる、と前向きに捉えていただくことを願っています。
この病気は、原因が不明の「特発性」と、他の病気によって引き起こされる「続発性」の二つに大別されます。それぞれについて見てみましょう。
特発性
小児では、ほとんどが「微小変化型」と呼ばれるタイプで、通常、治療にはステロイド薬による薬物療法が用いられます。むくみがひどい時は、入院して塩分の摂取を制限することもあります。
ステロイド薬は非常に効果が高く、たいていの場合5~7日で症状が治まります。しかし薬をやめると、約7割の患者さんで再発が見られます。
投与を繰り返すと、副作用も心配されます。肥満や血圧上昇、血糖値上昇、骨粗しょう症などがありますが、子どもでは特に成長障害が問題になります。
これらの副作用を最小限に抑えるため、次のような工夫をすることがあります。
・子どもの場合=短期間で一気に使用して、再発した場合はあらためて治療する。
・成人の場合=毎日使用し、少しずつ量を減らしていく。
◇
特発性の1割程度は、ステロイド薬の効かない「ステロイド抵抗性」です。治療の効果が無いと、やがて腎不全へと進行することが分かっています。
この場合の治療には、免疫抑制剤を使用します。投与時には、体全体の免疫力が低下するため、体調の管理に気を配る必要があります。
なお、「ステロイド抵抗性」の寛解後に再発した場合、今度はステロイドの効果が出ることが多くあります。
◇
初期にはステロイド薬が効果を発揮したものの、再発が多くなってしまったケース(頻回再発型、ステロイド依存型)では、ステロイド薬と免疫抑制剤を併用します。
続発性
続発性ネフローゼ症候群の場合、原疾患に対する治療を優先させることになります。
ネフローゼ症候群を引き起こす原疾患には、さまざまなものがあります。以下に、代表的なものを列記します。
・糖尿病性腎症
・アミロイドーシス (異常タンパク質がさまざまな臓器に沈着する病気)
・紫斑病性腎炎
・膠原病(ループス腎炎等)
・IgA腎症
・ウイルス性肝炎(B型、C型)
郵送でできる検査
肺炎〈下〉 [健康]
病原体を「推定」し早期に治療開始

現在、日本人の死亡原因で第3位となっている肺炎。その肺炎について、前回に続き、奈良県立医科大学大学院医学研究科の三笠桂一教授(同大学附属病院感染症センター長)に聞きました。今回は、市中肺炎の診断、治療、予防を中心に紹介します。
適切な薬の投与が重要
前回、述べましたが、一般の町中(市中)で発症した肺炎を「市中肺炎」と呼び、ここでは市中肺炎を中心に説明します。
肺炎の診断は、通常、胸部エックス線検査によって確定されます。
一方で、原因病原体を特定するためには、尿の検査や、血液・痰の培養を行いますが、いずれも少々、日にちが必要です(病原菌が一つでない場合や、正確に特定できない場合もあります)。
肺炎の治療では、原因病原体に効果のある適切な薬の投与が重要ですが、それとともに、早期の治療開始が大切です。検査の結果を待つために治療開始を遅らせてしまっては、重症化を招く恐れがあります。
そのため通常は、まず病原体を「推定」し、治療を開始します。
傾向性として、黄色い痰が多い時は、原因病原体が肺炎球菌のことが多く、乾いた咳が強い時はマイコプラズマが原因となっていることが多いといわれています。
マイコプラズマなどの非定型肺炎では、細菌性肺炎に比べて、年齢が若い、基礎疾患が無いか軽い、痰が少ない、咳が強い、などの特徴を備えていることが多いともいわれます。
実際には、患者の年齢、基礎疾患の有無、咳や痰の症状、胸部の状態や血液検査をもとに、医師が診療のガイドラインを参考に、細菌性肺炎か、非定型肺炎かを大きく推定・鑑別し、適切な薬の投与を始めます。
どうしても鑑別が難しい場合は、細菌性と非定型の両方に対して薬を投与するケースもあります。
重症例などでは入院も
この時、重症度の確認も行われます。中等症で脱水症状を伴う場合や重症例では、入院して治療を行います。ただしそれ以外でも、65歳以上の高齢者で通院が困難な場合は、入院することもあります。
同時に、咳、痰、発熱に対する薬の投与なども行い、患者さんの体への負担を軽減させる対症療法にも取り組みます。
治療を開始した場合、その数日後から1週間後に再度診察し、体の状態と検査の結果を組み合わせて、治療の効果を判定します。
細菌性肺炎で効果が見られた場合、抗菌薬の投与は5~7日程度続けます。
適切な薬による治療が行われれば、1~2週間で治癒します。効果が不十分、あるいは無い時には、薬を変更(または追加)して治療を継続します。原因病原体が特定できた場合には、その病原体に最も有効と考えられる抗菌薬に変更することもあります。
「予防」のポイント
肺炎は、早期の発見・治療開始とともに、予防に努めることも、とても重要です。
予防のポイントを次に列記します。
①風邪やインフルエンザの予防
手洗い・うがいの励行、マスクの着用などを行いましょう。
②基礎疾患の管理
慢性心疾患、糖尿病などの基礎疾患のある方は、状態をコントロールできるよう、努力しましょう。
③口腔ケア
特に誤嚥性肺炎に関しては、誤嚥を防ぐしか予防法がありません。また、細菌が繁殖しないよう、ブラッシングなどで口の中を清潔に保ちましょう。
④予防接種
肺炎球菌ワクチン、インフルエンザワクチンなどを積極的に接種することが肺炎の予防につながります。
⑤その他
日常の健康管理や、禁煙も大切です。
肺炎球菌ワクチン
次に、前述の予防接種の中で、肺炎球菌ワクチンの接種について詳述します。
肺炎球菌は、肺炎の原因として大変に頻度の高い病原体ですが、ワクチンが開発されています。特に接種が勧められるのは、以下の方です。
●65歳以上の高齢者
●2~64歳で、次の慢性疾患やリスクのある人
・慢性心不全(うっ血性心不全、心筋症など)
・慢性呼吸器疾患(COPD=慢性閉塞性肺疾患など)
・糖尿病
・アルコール中毒
・慢性肝疾患(肝硬変)
●脾臓の摘出をした人、または脾臓が機能不全の人
●高齢者施設や長期療養施設などの入所者
●感染症になりやすい病気にかかっている人=エイズウイルス(HIV)感染者、白血病、ホジキン病、多発性骨髄腫、全身性の悪性腫瘍、慢性腎不全、ネフローゼ症候群、移植患者等長期免疫抑制療法を受けている人、副腎皮質ステロイドの長期全身投与を受けている人など
◇
主に接種される肺炎球菌ワクチンは、23価肺炎球菌多糖体ワクチンと呼ばれるものです。一口に肺炎球菌といっても、実体は数十種類の菌株があり、このワクチンで全ての菌株をカバーすることはできません。ですので、絶対に肺炎を防げるというわけではありませんが、一定の予防効果が期待できます。
現在では接種から5年たった場合には、再接種することも認められています。
また、生後2カ月以上6歳未満の小児の、侵襲性肺炎球菌感染症(肺炎、細菌性髄膜炎など)の予防のためには、13価肺炎球菌結合型のワクチンの免疫持続効果が高いとされます。
さらに成人にも有効性が示されて使用できるようになり、予防方法の選択肢が広がりました。
ワクチンの接種に関しては、必ず医師によく相談してください。なお、ワクチン接種に健康保険は適用されませんが、助成をしている市町村もあるので、確認してみましょう。
≫黄酸汁 豊潤サジートライアル

現在、日本人の死亡原因で第3位となっている肺炎。その肺炎について、前回に続き、奈良県立医科大学大学院医学研究科の三笠桂一教授(同大学附属病院感染症センター長)に聞きました。今回は、市中肺炎の診断、治療、予防を中心に紹介します。
適切な薬の投与が重要
前回、述べましたが、一般の町中(市中)で発症した肺炎を「市中肺炎」と呼び、ここでは市中肺炎を中心に説明します。
肺炎の診断は、通常、胸部エックス線検査によって確定されます。
一方で、原因病原体を特定するためには、尿の検査や、血液・痰の培養を行いますが、いずれも少々、日にちが必要です(病原菌が一つでない場合や、正確に特定できない場合もあります)。
肺炎の治療では、原因病原体に効果のある適切な薬の投与が重要ですが、それとともに、早期の治療開始が大切です。検査の結果を待つために治療開始を遅らせてしまっては、重症化を招く恐れがあります。
そのため通常は、まず病原体を「推定」し、治療を開始します。
傾向性として、黄色い痰が多い時は、原因病原体が肺炎球菌のことが多く、乾いた咳が強い時はマイコプラズマが原因となっていることが多いといわれています。
マイコプラズマなどの非定型肺炎では、細菌性肺炎に比べて、年齢が若い、基礎疾患が無いか軽い、痰が少ない、咳が強い、などの特徴を備えていることが多いともいわれます。
実際には、患者の年齢、基礎疾患の有無、咳や痰の症状、胸部の状態や血液検査をもとに、医師が診療のガイドラインを参考に、細菌性肺炎か、非定型肺炎かを大きく推定・鑑別し、適切な薬の投与を始めます。
どうしても鑑別が難しい場合は、細菌性と非定型の両方に対して薬を投与するケースもあります。
重症例などでは入院も
この時、重症度の確認も行われます。中等症で脱水症状を伴う場合や重症例では、入院して治療を行います。ただしそれ以外でも、65歳以上の高齢者で通院が困難な場合は、入院することもあります。
同時に、咳、痰、発熱に対する薬の投与なども行い、患者さんの体への負担を軽減させる対症療法にも取り組みます。
治療を開始した場合、その数日後から1週間後に再度診察し、体の状態と検査の結果を組み合わせて、治療の効果を判定します。
細菌性肺炎で効果が見られた場合、抗菌薬の投与は5~7日程度続けます。
適切な薬による治療が行われれば、1~2週間で治癒します。効果が不十分、あるいは無い時には、薬を変更(または追加)して治療を継続します。原因病原体が特定できた場合には、その病原体に最も有効と考えられる抗菌薬に変更することもあります。
「予防」のポイント
肺炎は、早期の発見・治療開始とともに、予防に努めることも、とても重要です。
予防のポイントを次に列記します。
①風邪やインフルエンザの予防
手洗い・うがいの励行、マスクの着用などを行いましょう。
②基礎疾患の管理
慢性心疾患、糖尿病などの基礎疾患のある方は、状態をコントロールできるよう、努力しましょう。
③口腔ケア
特に誤嚥性肺炎に関しては、誤嚥を防ぐしか予防法がありません。また、細菌が繁殖しないよう、ブラッシングなどで口の中を清潔に保ちましょう。
④予防接種
肺炎球菌ワクチン、インフルエンザワクチンなどを積極的に接種することが肺炎の予防につながります。
⑤その他
日常の健康管理や、禁煙も大切です。
肺炎球菌ワクチン
次に、前述の予防接種の中で、肺炎球菌ワクチンの接種について詳述します。
肺炎球菌は、肺炎の原因として大変に頻度の高い病原体ですが、ワクチンが開発されています。特に接種が勧められるのは、以下の方です。
●65歳以上の高齢者
●2~64歳で、次の慢性疾患やリスクのある人
・慢性心不全(うっ血性心不全、心筋症など)
・慢性呼吸器疾患(COPD=慢性閉塞性肺疾患など)
・糖尿病
・アルコール中毒
・慢性肝疾患(肝硬変)
●脾臓の摘出をした人、または脾臓が機能不全の人
●高齢者施設や長期療養施設などの入所者
●感染症になりやすい病気にかかっている人=エイズウイルス(HIV)感染者、白血病、ホジキン病、多発性骨髄腫、全身性の悪性腫瘍、慢性腎不全、ネフローゼ症候群、移植患者等長期免疫抑制療法を受けている人、副腎皮質ステロイドの長期全身投与を受けている人など
◇
主に接種される肺炎球菌ワクチンは、23価肺炎球菌多糖体ワクチンと呼ばれるものです。一口に肺炎球菌といっても、実体は数十種類の菌株があり、このワクチンで全ての菌株をカバーすることはできません。ですので、絶対に肺炎を防げるというわけではありませんが、一定の予防効果が期待できます。
現在では接種から5年たった場合には、再接種することも認められています。
また、生後2カ月以上6歳未満の小児の、侵襲性肺炎球菌感染症(肺炎、細菌性髄膜炎など)の予防のためには、13価肺炎球菌結合型のワクチンの免疫持続効果が高いとされます。
さらに成人にも有効性が示されて使用できるようになり、予防方法の選択肢が広がりました。
ワクチンの接種に関しては、必ず医師によく相談してください。なお、ワクチン接種に健康保険は適用されませんが、助成をしている市町村もあるので、確認してみましょう。
≫黄酸汁 豊潤サジートライアル
肺炎(上) [健康]
「38度以上の熱」が「3日続いたら」要注意

近年、肺炎による死亡者数は増えており、特に高齢者ではその傾向が顕著です。肺炎について、奈良県立医科大学大学院医学研究科の三笠桂一教授(同大学附属病院感染症センター長)に聞きました。
1 死亡原因の第3位
肺に細菌などの病原体が感染することで、炎症が起こる状態を肺炎といいます。
風邪から肺炎になるケースがあるなど、比較的よく見掛ける疾患です。しかし生命に危険が及ぶこともあり、現在、がん、心臓病に続いて、日本人の死亡原因の第3位となっています。
通常は、原因となる病原体が体内に侵入しても、免疫機能によって排除されます。しかし、体力が落ちている時や、加齢、慢性疾患などによって免疫力が弱くなると病原体が増殖し、発症しやすくなるのです。
罹患率は高齢になるほど上がり、肺炎による死亡者のほとんどが、65歳以上の高齢者です。
肺炎には、「発症場所」「原因病原体の種類」「炎症が起こった部位」などによって、いくつかの分類方法があります。
2 発症場所による分類
まずは、発症場所による分類を確認しましょう。大きく次の三つに分けられます。
(1)市中肺炎
一般の町中(市中)で発症した肺炎です。若年層から高齢者まで幅広い年代で発症します。
原因病原体は多様で、代表的なものに肺炎球菌、インフルエンザ菌(インフルエンザウイルスとは別のもの)、マイコプラズマ、クラミジア、レジオネラなどがあります。
(2)院内肺炎
文字通り、医療施設で起きる肺炎をいいます。具体的には、病院への入院後、48時間経過以降に、新たに発症した肺炎です。
患者さんに基礎疾患があり、免疫機能や全身症状の状態が悪いことが多いため、治療が困難になることがあります。
代表的な原因病原体には、黄色ブドウ球菌、緑膿菌などがあります。
(3)医療・介護関連肺炎
市中肺炎と院内肺炎の、中間的な位置付けです。
発症する経緯としては誤嚥によるもの(誤嚥性肺炎)が多く、原因病原体は肺炎球菌が多くなっています。次のいずれかに当てはまる人が発症した場合が、医療・介護関連肺炎とされます。
●長期療養型病床群もしくは介護施設(精神病床含む)に入所している
●90日以内に病院を退院した
●介護を必要とする高齢者・身体障がい者
●通院で継続的に血管内治療(透析、抗菌薬、化学療法、免疫抑制剤などによる治療)を受けている
◇
一般生活者が病院を訪れて肺炎と診断される場合、ほとんどが「市中肺炎」となるため、ここでは市中肺炎に関することを中心に確認していきます。
高齢者では熱が出ないケースも
3 その他の分類方法
また肺炎は、原因病原体の種類によって「細菌性肺炎」「非定型肺炎」に大別されます。
細菌性肺炎は、その名の通り、細菌によって引き起こされる肺炎です。前出の肺炎球菌、インフルエンザ菌などがその代表です。
上気道(鼻から鼻腔、鼻咽腔、咽頭、喉頭まで)に病原体がくっついてたまり、下気道(気管や肺)に落ちて発症します。
これらの病原体は、風邪やインフルエンザにかかることによって増え、発症を早めたり、症状を悪化させたりすることがあります。
非定型肺炎は、マイコプラズマ、クラミジアなど、一般細菌以外の病原体によって起きる肺炎を指します。
さらに、肺のどの部分に炎症が起こっているかによる分類もあります。
肺胞に炎症が起こる「肺胞性肺炎」と、主に肺胞隔壁に炎症が起こる「間質性肺炎」に大別されます。一般に肺炎といわれるものは、「肺胞性肺炎」が主体です。
肺胞は、枝分かれを繰り返した気管支の末端にある、ブドウの房のようになった袋状の部位で、そこに炎症が起こると肺胞性肺炎となります。
また肺胞性肺炎は、「大葉性肺炎」「気管支肺炎」に分けられます。前者は広い範囲の肺に炎症が起こるもので、後者は炎症の範囲が肺の一部に限られている場合です。
4 共通する主な症状
肺炎の症状には、発症場所や原因病原体にかかわらず、主に次のものが挙げられます。
①発熱
②咳
③痰
④呼吸困難
⑤胸痛
◇
しかしこれらは、風邪など他の病気でもよく見られる症状です。肺炎を疑う目安は、「38度以上の熱が3日続いたら」と覚えておきましょう。
ただし、高齢者は熱が出ないこともあります。熱はなくても、「ぐったりする」「食欲がない」「咳や痰が出る」「呼吸や脈拍が早い」などの症状が続く場合は肺炎を疑い、かかりつけの医師の診察を受けましょう。
≫黄酸汁 豊潤サジートライアル

近年、肺炎による死亡者数は増えており、特に高齢者ではその傾向が顕著です。肺炎について、奈良県立医科大学大学院医学研究科の三笠桂一教授(同大学附属病院感染症センター長)に聞きました。
1 死亡原因の第3位
肺に細菌などの病原体が感染することで、炎症が起こる状態を肺炎といいます。
風邪から肺炎になるケースがあるなど、比較的よく見掛ける疾患です。しかし生命に危険が及ぶこともあり、現在、がん、心臓病に続いて、日本人の死亡原因の第3位となっています。
通常は、原因となる病原体が体内に侵入しても、免疫機能によって排除されます。しかし、体力が落ちている時や、加齢、慢性疾患などによって免疫力が弱くなると病原体が増殖し、発症しやすくなるのです。
罹患率は高齢になるほど上がり、肺炎による死亡者のほとんどが、65歳以上の高齢者です。
肺炎には、「発症場所」「原因病原体の種類」「炎症が起こった部位」などによって、いくつかの分類方法があります。
2 発症場所による分類
まずは、発症場所による分類を確認しましょう。大きく次の三つに分けられます。
(1)市中肺炎
一般の町中(市中)で発症した肺炎です。若年層から高齢者まで幅広い年代で発症します。
原因病原体は多様で、代表的なものに肺炎球菌、インフルエンザ菌(インフルエンザウイルスとは別のもの)、マイコプラズマ、クラミジア、レジオネラなどがあります。
(2)院内肺炎
文字通り、医療施設で起きる肺炎をいいます。具体的には、病院への入院後、48時間経過以降に、新たに発症した肺炎です。
患者さんに基礎疾患があり、免疫機能や全身症状の状態が悪いことが多いため、治療が困難になることがあります。
代表的な原因病原体には、黄色ブドウ球菌、緑膿菌などがあります。
(3)医療・介護関連肺炎
市中肺炎と院内肺炎の、中間的な位置付けです。
発症する経緯としては誤嚥によるもの(誤嚥性肺炎)が多く、原因病原体は肺炎球菌が多くなっています。次のいずれかに当てはまる人が発症した場合が、医療・介護関連肺炎とされます。
●長期療養型病床群もしくは介護施設(精神病床含む)に入所している
●90日以内に病院を退院した
●介護を必要とする高齢者・身体障がい者
●通院で継続的に血管内治療(透析、抗菌薬、化学療法、免疫抑制剤などによる治療)を受けている
◇
一般生活者が病院を訪れて肺炎と診断される場合、ほとんどが「市中肺炎」となるため、ここでは市中肺炎に関することを中心に確認していきます。
高齢者では熱が出ないケースも
3 その他の分類方法
また肺炎は、原因病原体の種類によって「細菌性肺炎」「非定型肺炎」に大別されます。
細菌性肺炎は、その名の通り、細菌によって引き起こされる肺炎です。前出の肺炎球菌、インフルエンザ菌などがその代表です。
上気道(鼻から鼻腔、鼻咽腔、咽頭、喉頭まで)に病原体がくっついてたまり、下気道(気管や肺)に落ちて発症します。
これらの病原体は、風邪やインフルエンザにかかることによって増え、発症を早めたり、症状を悪化させたりすることがあります。
非定型肺炎は、マイコプラズマ、クラミジアなど、一般細菌以外の病原体によって起きる肺炎を指します。
さらに、肺のどの部分に炎症が起こっているかによる分類もあります。
肺胞に炎症が起こる「肺胞性肺炎」と、主に肺胞隔壁に炎症が起こる「間質性肺炎」に大別されます。一般に肺炎といわれるものは、「肺胞性肺炎」が主体です。
肺胞は、枝分かれを繰り返した気管支の末端にある、ブドウの房のようになった袋状の部位で、そこに炎症が起こると肺胞性肺炎となります。
また肺胞性肺炎は、「大葉性肺炎」「気管支肺炎」に分けられます。前者は広い範囲の肺に炎症が起こるもので、後者は炎症の範囲が肺の一部に限られている場合です。
4 共通する主な症状
肺炎の症状には、発症場所や原因病原体にかかわらず、主に次のものが挙げられます。
①発熱
②咳
③痰
④呼吸困難
⑤胸痛
◇
しかしこれらは、風邪など他の病気でもよく見られる症状です。肺炎を疑う目安は、「38度以上の熱が3日続いたら」と覚えておきましょう。
ただし、高齢者は熱が出ないこともあります。熱はなくても、「ぐったりする」「食欲がない」「咳や痰が出る」「呼吸や脈拍が早い」などの症状が続く場合は肺炎を疑い、かかりつけの医師の診察を受けましょう。
≫黄酸汁 豊潤サジートライアル
自律神経失調症 [健康]
軽重にかかわらず定期的に通院を

「自律神経失調症」は原因が分からないことが多く、さまざまな症状を伴います。自律神経失調症について、新宿溝口クリニック(東京都新宿区)の溝口徹院長に聞きました。
「バランス」の乱れによる
人は、その意志とは無関係に、体の状態に応じて「交感神経」と「副交感神経」からなる「自律神経」が働き、常に体内を一番良い状態に保ち続けようとします。
例えば、「暑ければ汗をかいて体温の上昇を抑える」「運動をすれば心臓の動きを速くして血液を多く送る」などは、自律神経の働きによるものです。
その働きは、睡眠、体温調節、消化・吸収、血圧の調整など、生活のあらゆる場面に関係しています。
何らかの原因によって、この交感神経、副交感神経のバランスが崩れてしまうのが、自律神経失調症です。
症状には、倦怠感、疲労感、しびれ、息切れ、動悸、めまい、頭痛、睡眠障害、食欲不振、胃痛、肩凝り、腰痛、腹痛、下痢、便秘など、実に多彩なものがあります。
さまざまな要因が影響
原因が分からないことが多いのも、この症状の特徴です。
自律神経が乱れる背景には、生活習慣の乱れやストレス、体質や性格などがあり、複数の原因が複雑に絡み合っていることもあります。
バランスが崩れる原因を特定することは難しいのですが、本来は体の異常ですから、必ず原因があり、根本的な治療法もあると考えます。あきらめずに、治療にあたっていただくことを願っています。
気圧や気温の変化、日照時間の長短など、気候の影響が大きい場合もあります。どのような時に悪い状態になるのかが分かれば、原因の究明につながることもあるので重要です。
「異常なし」「原因不明」といわれると、周囲から「気のせい」「大げさ」「なまけている」と見られてしまうケースもあり、さらに苦しい思いをすることがあります。
しかし検査で原因が分からないのは、自律神経の働きを検査することが一般的でないことや、ストレスなど、検査では推し量れない要素もあるためです。
このことを周囲の方が知り、自律神経失調症への理解を深めていただけることを望んでいます。
症状への対応が中心
治療は、基本的にそれぞれの症状に対して薬を投与するなどの対症療法となります。
例えば、めまいを抑える、血圧の上昇を抑えるなどです。漢方薬を使用することもあります。症状に伴う不安感が大きい場合には、抗不安薬などの投与を検討します。
原因が判明した場合には、その対応を進めます。生活習慣によるものであれば改善に取り組み、ストレスによるものであれば、その軽減に取り組むなどです。
ストレス解消の方法も、症状や、個人の好みにによってそれぞれですが、散歩や体操、入浴、趣味(ペットを飼う、音楽鑑賞など)、アロマなどによるセラピーなど、主に体を動かしたり、リラックスしたりできるものが勧められます。かかりつけ医によく相談しましょう。
症状は、時期によって軽くなったり重くなったりと変化することが多いため、症状の有無や軽重にかかわらず、定期的に通院し、診察を受けた方がよいでしょう。
いつも診ている医師であれば、患者さんのちょっとした変化に気付き、的確な治療を勧めることができる場合があります。
治療の参考に
私は、血糖値の大きな変動が自律神経失調症の原因となっているケースに注目しています。
血糖値が変動すると、血糖を維持するためのホルモン(インスリン、アドレナリン、コルチゾルなど)を分泌するため、自律神経が働きます。自律神経が刺激されることからバランスを崩し、自律神経失調症になることがあるのです。
また、通常の血液検査で血糖値が正常でも、実は急激に変動している可能性があります。
通常、血液を採るのは1回だけですから、その時点での血糖値が正常の範囲内であれば「異常なし」との結果が出ます。しかし実際は、その少し後に血糖値が変動していることがあるのです。
この状態を「機能性低血糖症」と呼びます。低血糖症という名称ですが、低いことによる問題ではなく、適切にコントロールできていない状態です。
そこで、私の場合は「5時間糖負荷検査」を勧めています。5時間にわたり、最初は15分刻み、30分経過以降は30分刻みで血糖値を測定する方法です。
そして、血糖値の急激な変動が見られた場合、血液検査で判明した栄養状態の過不足を基に、食事内容やサプリメントなど、栄養摂取の工夫を促します。
これを「オーソモレキュラー療法」といいます。現在、全国で800くらいの施設で行っています。「オーソモレキュラー.jp」(http://www.orthomolecular.jp/)で調べられます。
ただしこの検査には、健康保険が適用されません。費用は、検査を行う項目や医療施設によりますが、多くは1~2万円くらいです。
時間も長くかかるので大変ですが、何度も行う検査ではありませんので、原因がはっきりしない方は検討してはいかがでしょうか。
郵送でできる検査

「自律神経失調症」は原因が分からないことが多く、さまざまな症状を伴います。自律神経失調症について、新宿溝口クリニック(東京都新宿区)の溝口徹院長に聞きました。
「バランス」の乱れによる
人は、その意志とは無関係に、体の状態に応じて「交感神経」と「副交感神経」からなる「自律神経」が働き、常に体内を一番良い状態に保ち続けようとします。
例えば、「暑ければ汗をかいて体温の上昇を抑える」「運動をすれば心臓の動きを速くして血液を多く送る」などは、自律神経の働きによるものです。
その働きは、睡眠、体温調節、消化・吸収、血圧の調整など、生活のあらゆる場面に関係しています。
何らかの原因によって、この交感神経、副交感神経のバランスが崩れてしまうのが、自律神経失調症です。
症状には、倦怠感、疲労感、しびれ、息切れ、動悸、めまい、頭痛、睡眠障害、食欲不振、胃痛、肩凝り、腰痛、腹痛、下痢、便秘など、実に多彩なものがあります。
さまざまな要因が影響
原因が分からないことが多いのも、この症状の特徴です。
自律神経が乱れる背景には、生活習慣の乱れやストレス、体質や性格などがあり、複数の原因が複雑に絡み合っていることもあります。
バランスが崩れる原因を特定することは難しいのですが、本来は体の異常ですから、必ず原因があり、根本的な治療法もあると考えます。あきらめずに、治療にあたっていただくことを願っています。
気圧や気温の変化、日照時間の長短など、気候の影響が大きい場合もあります。どのような時に悪い状態になるのかが分かれば、原因の究明につながることもあるので重要です。
「異常なし」「原因不明」といわれると、周囲から「気のせい」「大げさ」「なまけている」と見られてしまうケースもあり、さらに苦しい思いをすることがあります。
しかし検査で原因が分からないのは、自律神経の働きを検査することが一般的でないことや、ストレスなど、検査では推し量れない要素もあるためです。
このことを周囲の方が知り、自律神経失調症への理解を深めていただけることを望んでいます。
症状への対応が中心
治療は、基本的にそれぞれの症状に対して薬を投与するなどの対症療法となります。
例えば、めまいを抑える、血圧の上昇を抑えるなどです。漢方薬を使用することもあります。症状に伴う不安感が大きい場合には、抗不安薬などの投与を検討します。
原因が判明した場合には、その対応を進めます。生活習慣によるものであれば改善に取り組み、ストレスによるものであれば、その軽減に取り組むなどです。
ストレス解消の方法も、症状や、個人の好みにによってそれぞれですが、散歩や体操、入浴、趣味(ペットを飼う、音楽鑑賞など)、アロマなどによるセラピーなど、主に体を動かしたり、リラックスしたりできるものが勧められます。かかりつけ医によく相談しましょう。
症状は、時期によって軽くなったり重くなったりと変化することが多いため、症状の有無や軽重にかかわらず、定期的に通院し、診察を受けた方がよいでしょう。
いつも診ている医師であれば、患者さんのちょっとした変化に気付き、的確な治療を勧めることができる場合があります。
治療の参考に
私は、血糖値の大きな変動が自律神経失調症の原因となっているケースに注目しています。
血糖値が変動すると、血糖を維持するためのホルモン(インスリン、アドレナリン、コルチゾルなど)を分泌するため、自律神経が働きます。自律神経が刺激されることからバランスを崩し、自律神経失調症になることがあるのです。
また、通常の血液検査で血糖値が正常でも、実は急激に変動している可能性があります。
通常、血液を採るのは1回だけですから、その時点での血糖値が正常の範囲内であれば「異常なし」との結果が出ます。しかし実際は、その少し後に血糖値が変動していることがあるのです。
この状態を「機能性低血糖症」と呼びます。低血糖症という名称ですが、低いことによる問題ではなく、適切にコントロールできていない状態です。
そこで、私の場合は「5時間糖負荷検査」を勧めています。5時間にわたり、最初は15分刻み、30分経過以降は30分刻みで血糖値を測定する方法です。
そして、血糖値の急激な変動が見られた場合、血液検査で判明した栄養状態の過不足を基に、食事内容やサプリメントなど、栄養摂取の工夫を促します。
これを「オーソモレキュラー療法」といいます。現在、全国で800くらいの施設で行っています。「オーソモレキュラー.jp」(http://www.orthomolecular.jp/)で調べられます。
ただしこの検査には、健康保険が適用されません。費用は、検査を行う項目や医療施設によりますが、多くは1~2万円くらいです。
時間も長くかかるので大変ですが、何度も行う検査ではありませんので、原因がはっきりしない方は検討してはいかがでしょうか。
郵送でできる検査
気管支拡張症 [健康]
気管支拡張症は、さまざまな原因によって、その名の通り気管支の一部が非可逆的(戻らない)に拡張した状態になる病気です。さらに気管支炎や肺炎を引き起こす原因となります。気管支拡張症について、東京都済生会中央病院(東京都港区)の呼吸器内科・中村守男担当部長に聞きました。
原因 気管支壁のダメージ
気管支は、空気の通り道であると同時に、空気と一緒に吸い込んだ病原菌などから体を守る場所でもあります。気管支拡張症は、炎症などによって「気管支壁」が損傷を受け、気管支が拡がってしまう病態です(イメージ図参照)。
決して珍しい疾患ではなく、しばしば見受けられます。男性に少なく、女性に多いのが特徴です。
原因のほとんどは「続発性」で、風邪、気管支炎、肺炎などの呼吸器感染症が重症化したり繰り返し発症したりすることで気管支壁がダメージを受けて起こります。
幼少時に肺炎、肺結核、気管支炎、百日咳などに罹患した人に多いともいわれ、また慢性副鼻腔炎(蓄膿症)も原因の一つに挙げられています。
まれに先天性のこともあり、「カルタゲナー症候群」という先天的な病気が気管支拡張症を合併するケースなどが知られています。
症状 慢性的な咳や痰など
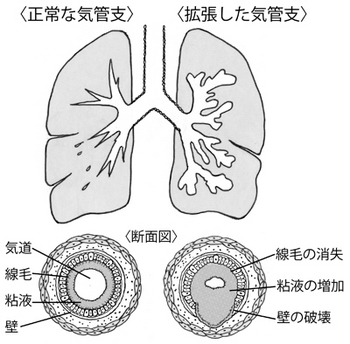
一度拡がってしまった気管支は、残念ながら元に戻りません。
気管支が拡張すると、本来の浄化作用が低下し、痰がたまりやすくなります。また気管支の分泌液が拡張した部分にたまることで、細菌増殖の温床になります。
この細菌が、さらに気管支壁を傷付けるので、感染と損傷の悪循環に陥ります。
症状は、慢性的な咳や痰が主で、痰は黄色や緑色(膿性痰)のことがほとんどです。
熱を伴ったり、進行すると血痰や喀血が見られたりすることもあります(初期症状から喀血が見られるケースもあります)。
咳や痰は風邪でも見られる症状なので、必ずしもすぐに医療機関へ行かないかもしれません。しかし、2週間ほど咳が止まらないようであれば、医師の診察を受けることをお勧めします。
通常、日常生活に大きな影響はありませんが、放置すると、気管支炎や肺炎を引き起こしやすくなります。
さらに、広範囲に及ぶ気管支拡張症の場合は、呼吸時に「ゼーゼー」「ヒューヒュー」等と音がしたり(喘鳴)、息切れがしたりすることがあります。
また、肺性心(肺循環の障害により、心臓の右心室の肥大拡張が進行する)や呼吸不全に進行した場合は、疲労感や嗜眠(いつでも眠ってしまう)も見られます。
診断 レントゲンやCT検査
診断は、胸部レントゲン写真やCT(コンピューター断層撮影)検査を行い、円筒状や袋状に拡張した気管支の有無によって行います。
また、気管支の状態により、病気の範囲や重症度を判定します。
気管支拡張症と診断されると、関与していると考えられる病気を確認するために、特殊な検査が行われることがあります。
(検査の例)
・特定のタンパク質の血液検査
・特殊な顕微鏡による鼻、気管支、または精子の標本検査
治療 薬などの対症療法
治療は、対症療法が中心です。
緊急性はないことの多い病気ですが、気管支の拡張を改善することはできないので、上手に“付き合っていく”ことが必要となります。
症状の軽減や炎症を抑えるために、マクロライド系と呼ばれる抗生物質を低量で長期使用することがあります。
また、痰を出しやすくする薬により、気道のクリーニングに努めます。痰を出しやすい体位を取る(体位ドレナージ)などの理学療法の併用も検討されます。
血痰がある場合は、止血剤を投与します。発熱や膿性痰が増加する増悪期には、原因となっている細菌に有効な抗菌剤を投与します。
逆に、気管支の拡張が確認されても特に症状がなければ、治療をせずに経過を観察することがあります。
まれに、治療を行っても再感染を起こす人や、多量の喀血がみられる人に対して、手術による切除が検討される場合があります。
喀血の量が著しく多い場合には、出血を止めるため、カテーテルを挿入して出血部分をふさぐ物質を注入する「塞栓法」と呼ばれる方法が用いられることもあります。
予防することは難しいですが、気管支拡張症を引き起こしやすい病気の予防や早期発見・治療開始をすることで、発症や重症化を防げる可能性があります。
「引き起こしやすい病気」とは、風邪、インフルエンザなどの感染症や慢性副鼻腔炎などです。
特に気管支や肺の病気のある方は、インフルエンザ流行時期には予防接種を受けるなど、積極的な取り組みが望まれます。
郵送でできる検査

原因 気管支壁のダメージ
気管支は、空気の通り道であると同時に、空気と一緒に吸い込んだ病原菌などから体を守る場所でもあります。気管支拡張症は、炎症などによって「気管支壁」が損傷を受け、気管支が拡がってしまう病態です(イメージ図参照)。
決して珍しい疾患ではなく、しばしば見受けられます。男性に少なく、女性に多いのが特徴です。
原因のほとんどは「続発性」で、風邪、気管支炎、肺炎などの呼吸器感染症が重症化したり繰り返し発症したりすることで気管支壁がダメージを受けて起こります。
幼少時に肺炎、肺結核、気管支炎、百日咳などに罹患した人に多いともいわれ、また慢性副鼻腔炎(蓄膿症)も原因の一つに挙げられています。
まれに先天性のこともあり、「カルタゲナー症候群」という先天的な病気が気管支拡張症を合併するケースなどが知られています。
症状 慢性的な咳や痰など

一度拡がってしまった気管支は、残念ながら元に戻りません。
気管支が拡張すると、本来の浄化作用が低下し、痰がたまりやすくなります。また気管支の分泌液が拡張した部分にたまることで、細菌増殖の温床になります。
この細菌が、さらに気管支壁を傷付けるので、感染と損傷の悪循環に陥ります。
症状は、慢性的な咳や痰が主で、痰は黄色や緑色(膿性痰)のことがほとんどです。
熱を伴ったり、進行すると血痰や喀血が見られたりすることもあります(初期症状から喀血が見られるケースもあります)。
咳や痰は風邪でも見られる症状なので、必ずしもすぐに医療機関へ行かないかもしれません。しかし、2週間ほど咳が止まらないようであれば、医師の診察を受けることをお勧めします。
通常、日常生活に大きな影響はありませんが、放置すると、気管支炎や肺炎を引き起こしやすくなります。
さらに、広範囲に及ぶ気管支拡張症の場合は、呼吸時に「ゼーゼー」「ヒューヒュー」等と音がしたり(喘鳴)、息切れがしたりすることがあります。
また、肺性心(肺循環の障害により、心臓の右心室の肥大拡張が進行する)や呼吸不全に進行した場合は、疲労感や嗜眠(いつでも眠ってしまう)も見られます。
診断 レントゲンやCT検査
診断は、胸部レントゲン写真やCT(コンピューター断層撮影)検査を行い、円筒状や袋状に拡張した気管支の有無によって行います。
また、気管支の状態により、病気の範囲や重症度を判定します。
気管支拡張症と診断されると、関与していると考えられる病気を確認するために、特殊な検査が行われることがあります。
(検査の例)
・特定のタンパク質の血液検査
・特殊な顕微鏡による鼻、気管支、または精子の標本検査
治療 薬などの対症療法
治療は、対症療法が中心です。
緊急性はないことの多い病気ですが、気管支の拡張を改善することはできないので、上手に“付き合っていく”ことが必要となります。
症状の軽減や炎症を抑えるために、マクロライド系と呼ばれる抗生物質を低量で長期使用することがあります。
また、痰を出しやすくする薬により、気道のクリーニングに努めます。痰を出しやすい体位を取る(体位ドレナージ)などの理学療法の併用も検討されます。
血痰がある場合は、止血剤を投与します。発熱や膿性痰が増加する増悪期には、原因となっている細菌に有効な抗菌剤を投与します。
逆に、気管支の拡張が確認されても特に症状がなければ、治療をせずに経過を観察することがあります。
まれに、治療を行っても再感染を起こす人や、多量の喀血がみられる人に対して、手術による切除が検討される場合があります。
喀血の量が著しく多い場合には、出血を止めるため、カテーテルを挿入して出血部分をふさぐ物質を注入する「塞栓法」と呼ばれる方法が用いられることもあります。
予防することは難しいですが、気管支拡張症を引き起こしやすい病気の予防や早期発見・治療開始をすることで、発症や重症化を防げる可能性があります。
「引き起こしやすい病気」とは、風邪、インフルエンザなどの感染症や慢性副鼻腔炎などです。
特に気管支や肺の病気のある方は、インフルエンザ流行時期には予防接種を受けるなど、積極的な取り組みが望まれます。
郵送でできる検査


